分级诊疗深水区下药企营销运营变局
一、不是分流,而是权力重排
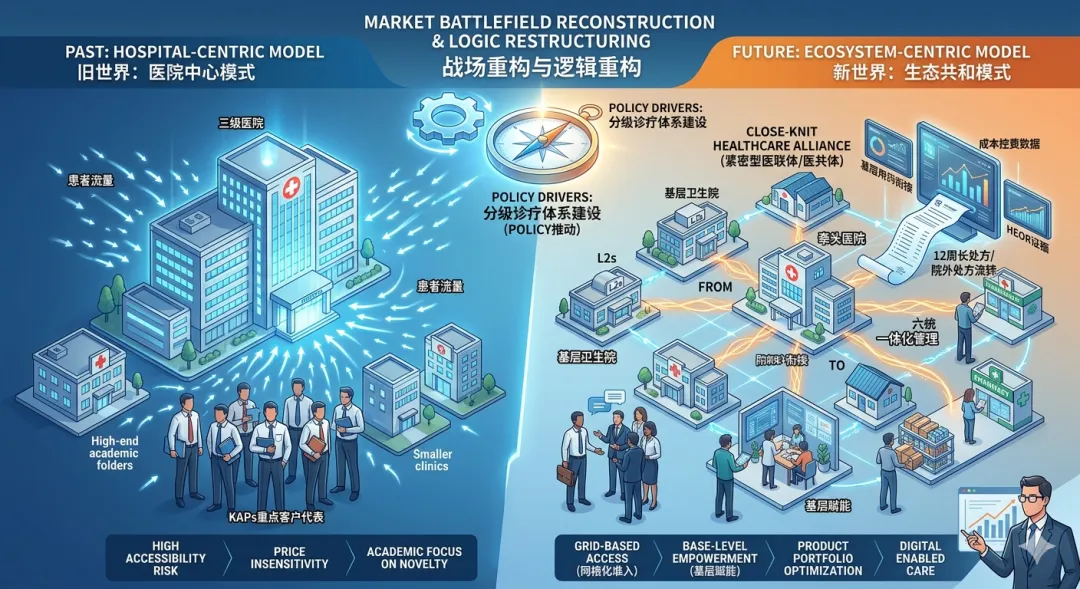
《关于加快建设分级诊疗体系的若干措施》出台之后,一个非常清晰的信号已经释放出来——以三甲医院为绝对中心的单极结构正在被打散,取而代之的是以医联体/医共体为单位的区域化网络。医疗资源不再围绕某一家医院高度集中,而是在一个行政与支付绑定的“网格”里重新配置。
如果把过去二十年的中国医药市场看作一个稳定结构,那么分级诊疗的推进,正在从底层动它的“地基”。
很多企业一开始把这件事理解为“患者从三甲往基层走”,这其实只是表象。真正发生变化的,是三件更深层的东西:处方权的分布、医保资金的使用逻辑,以及药品进入市场的路径。
这意味着什么?对药企来说,原来那种围绕少数头部医院反复加码的策略,正在逐渐失去边际效用。过去你抓住的是“点”,未来你必须理解的是“面”,甚至是“一个带规则的系统”。
二、流量退潮之后,真正的战场在哪里
过去很长一段时间,药企的资源配置高度集中:预算投向头部医院,代表围绕重点科室,学术活动服务KOL。这套体系之所以成立,是因为三甲医院既是流量入口,也是处方源头。
但现在,这个逻辑正在被主动拆解。
政策明确压缩三级医院普通门诊,慢病和常见病被系统性导出。这不是市场行为,而是制度安排。一旦这种导流形成稳定路径,处方的发生地就不再集中在三甲,而是在基层持续生成。
很多企业还在用过去的方式理解“核心客户”,但实际上,“核心”本身已经换了定义。未来真正有价值的,不再是某一家医院,而是一个医联体——一个由三级医院牵头、下面连接几十家基层机构、内部资源与用药目录统一的“微型医疗体系”。
进入这个体系,相当于获得一整片区域的通行权;被排除在外,则意味着在这个区域几乎没有存在空间。
这不是简单的准入难度提升,而是准入“维度”的变化——从单点突破,变成结构性进入。
三、药品不再是利润中心,而是成本变量
另一个被很多企业低估的变化,是支付方式的重构。
随着DRG/DIP在医联体内落地,医疗机构的行为逻辑发生了一个根本转向——从“多用药、多收入”,转向“控总额、求结余”。在这样的框架下,药品的角色被重新定义,它不再是创收工具,而是成本项。
这对营销体系的冲击非常直接。
过去可以讲疗效、讲机制、讲差异,但现在必须回答一个更现实的问题:
你的药,是否有助于这个体系整体“省钱”?
这也是为什么越来越多的医联体开始主动筛选药品,甚至内部形成“优先使用目录”。在这个过程中,单纯的销售动作几乎没有空间,取而代之的是一套更复杂的价值证明体系。
药物经济学不再是锦上添花,而是进入门槛。谁能证明“总成本更优”,谁才有机会留下。
四、营销体系必须被重写,而不是微调
很多企业在应对变化时,第一反应是“加一个基层团队”或者“下沉销售”,但很快会发现效果有限。
原因在于:组织结构仍然是旧的,只是把人往下派了。
真正有效的调整,往往发生在组织逻辑层面。越来越多领先企业开始尝试以“医联体”为单元重组资源,把准入、医学、销售整合在一起,对接的是医联体管理层,而不是单一科室或医生。
这对人的要求也随之变化。
过去一个优秀代表,核心能力是学术表达与关系维护;
现在,他需要理解医保规则、处方流转路径,甚至要能参与到区域用药策略的讨论中。本质上,角色正在从“产品推广者”,转变为“区域运营参与者”。
与此同时,学术策略也在发生微妙变化。
三甲专家关注的是前沿进展,但基层更在意“怎么做”。
谁来制定路径,谁就掌握了用药习惯的入口。因此,越来越多企业开始参与区域临床路径的制定,通过“标准”而不是“活动”来影响处方。
这是一种更隐性的渗透,但也更稳定。
五、价格不再只是竞争手段,而是分流工具
在分级诊疗体系中,价格被赋予了新的功能。
医保报销的级差设计,本质上是在用经济杠杆引导患者流向基层。
对患者而言,是否在基层就诊,直接影响自付比例。这种机制一旦稳定运行,会迅速改变用药结构。
对于原研药来说,这是一个非常现实的压力。
在基层场景下,患者对价格的敏感度显著高于三甲医院。如果没有准入优势或者明确的差异价值,原研药很容易被性价比更高的产品替代。
因此,一些企业已经开始主动调整策略:
要么通过价格换取覆盖面,要么通过服务来“补差价”。
比如慢病管理、患者随访、用药提醒等,这些原本被视为“附加值”的能力,正在成为维持市场份额的必要条件。
六、长处方与目录统一,正在改变销量结构
慢病管理制度的一个关键变化,是长处方的普及。一次开药周期延长,意味着患者的用药行为更加稳定,也让销量从“波动型”转向“周期型”。
这对供应链提出了更高要求。基层一旦断供,患者流失的概率远高于三甲医院,因为替代选择更直接。
与此同时,医联体内部的目录统一,打开了另一个空间。
过去很多药品被限制在大医院,现在随着目录打通,可以自然下沉。但机会与门槛是同时存在的——基层的药学能力、储存条件、用药规范,都可能成为限制因素。
这也解释了为什么一些企业开始加大对基层药学培训的投入。表面上是服务,实际上是在为产品铺路。
七、数字化不再是工具,而是基础设施
如果说前面的变化是结构性的,那么数字化则是把这些结构真正“跑起来”的关键。
处方流转平台的建设,使得“在哪开药”和“在哪取药”被彻底拆开。医院的围墙正在消失,患者路径被重新连接。
这直接要求药企具备跨渠道能力——不仅要覆盖院内,还要能延伸到院外、到配送、到患者手中。
更深一层的变化发生在慢病管理上。
基层医生的时间有限,随访很难精细化,这正好为企业提供了切入点。通过数字工具协助管理患者,本质上是在建立一个长期关系网络。一旦患者习惯这种服务,品牌的稳定性会显著提升。
换句话说,数字化正在从“辅助营销”,变成“连接患者与体系的基础设施”。
八、不同类型企业,路径已经开始分化
在这场重构中,不同类型的药企选择空间并不相同。
跨国及头部企业普遍面临一个取舍:是继续坚守高端阵地,还是参与基层竞争。一些企业已经开始把成熟产品的基层运营交给本土伙伴,同时保留在三甲的学术影响力。
创新药企业则更多围绕“路径”做文章——如何让患者从基层被发现,再进入上级医院确诊,最后回到基层管理。这是一条完整链路,谁能打通,谁就掌握了增长入口。
而本土仿制药企业,反而迎来了一个相对确定的窗口期。成本优势叠加渠道下沉能力,使其在基层具有天然竞争力。但能否进一步走向品牌化,取决于能否在医联体内部建立稳定信任。
结语:真正要跟随的,不是政策,而是“流向”
分级诊疗并不是一项短期政策,而是医疗体系的一次方向性调整。它改变的不是某一个环节,而是整个系统的运行方式。
对药企来说,最重要的不是理解文件本身,而是看清一件事:患者在往哪里走,处方在哪里形成,钱是如何被分配的。
当这些“流向”发生改变时,围绕医生的传统营销方式自然会失效。取而代之的,是围绕路径、围绕体系、围绕全病程的运营能力。
从某种意义上讲,药企正在从“卖药”,转向“参与医疗系统运行”。
这不是一句口号,而是一道分水岭。谁能真正进入医联体这个新结构内部,谁就拥有未来;谁仍停留在过去的单点竞争中,边缘化只是时间问题。
这场变化不会一夜完成,但方向已经不可逆。真正拉开差距的,也从来不是速度,而是对底层逻辑的理解深度。
(图片AI生成)


评论